การปลูกถ่ายหัวใจ
คำพ้องความหมาย
ตัวย่อ HTX ใช้ในภาคการแพทย์ ในโลกที่ใช้ภาษาอังกฤษ การปลูกถ่ายหัวใจ พูด
บทนำ
การปลูกถ่ายหัวใจคือการปลูกถ่ายหัวใจของผู้บริจาคอวัยวะไปยังผู้รับ ในเยอรมนีมีเพียงผู้ที่ได้รับการวินิจฉัยว่าสมองตายเท่านั้นที่สามารถทำหน้าที่เป็นผู้บริจาคอวัยวะได้ ในการตัดสินใจว่าคุณต้องการได้รับการพิจารณาว่าเป็นผู้บริจาคหลังจากเสียชีวิตหรือไม่คุณสามารถบันทึกลงในบัตรผู้บริจาคอวัยวะได้
การปลูกถ่ายหัวใจครั้งแรกของโลกดำเนินการที่เมืองเคปทาวน์เมื่อปี พ.ศ. 2510 แต่ผู้ป่วยเสียชีวิตหลังการผ่าตัดไม่นาน การปลูกถ่ายหัวใจครั้งแรกในเยอรมนีเกิดขึ้นในสองปีต่อมาที่มิวนิก แต่ผู้ป่วยที่ปลูกถ่ายรายนี้ก็เสียชีวิตไม่กี่ชั่วโมงหลังการผ่าตัด
ก็ต่อเมื่อมีการพัฒนาภูมิคุ้มกันใหม่ (ciclospoprin A) เพื่อยับยั้งการตอบสนองของระบบภูมิคุ้มกันที่พยายามปลูกถ่ายหัวใจครั้งใหม่ นั่นคือในปี 2504 ครั้งนี้ถือเป็นความสำเร็จในระยะยาว หลายปีมานี้มีการปลูกถ่ายหัวใจ 300 ถึง 400 ครั้งในเยอรมนีในแต่ละปี จำนวนผู้ป่วยที่ลงทะเบียนเป็นประจำทุกปีสำหรับการปลูกถ่ายเช่นผู้ที่อยู่ในรายชื่อการปลูกถ่ายหัวใจนั้นสูงกว่าเกือบสองเท่า ดังนั้นผู้ป่วยหนักเกือบ 1,000 รายกำลังรอผู้บริจาคหัวใจ ระยะเวลารอคอยสำหรับหัวใจใหม่คือ 6 ถึง 24 เดือนอย่างไรก็ตามต่ำกว่าเวลารอไตใหม่ (4-5 ปี) ขณะนี้มีผู้ป่วยเกือบ 8,000 รายที่อยู่ในรายชื่อผู้ป่วยไต
หลังจากปลูกถ่ายหัวใจสำเร็จอัตราการรอดชีวิต 1 ปีอยู่ที่ประมาณ 80% หลังจาก 5 ปีประมาณ 60-70% ของผู้ป่วยที่ปลูกถ่ายยังมีชีวิตอยู่ อัตราการรอดชีวิต 10 ปีในปัจจุบันอยู่ที่ประมาณ 40-50%
การแสดง
ข้อบ่งชี้ในการปลูกถ่ายหัวใจคือ หัวใจล้มเหลว (หัวใจล้มเหลว) ในระยะ IV (4) NYHAที่ไม่สามารถรับอิทธิพลเชิงบวกในเชิงบวกได้อีกต่อไป (เช่นหากไม่มี HTX) เกณฑ์หลายอย่างรวมอยู่ในการประเมินความจำเป็นในการปลูกถ่ายหัวใจและต้องยกเว้นข้อห้ามด้วย เกิดภาวะหัวใจล้มเหลวหลังจากนั้น สมาคมโรคหัวใจแห่งนิวยอร์ก (NYHA) แบ่งออกเป็น 4 ขั้นตอน ผู้ป่วยที่เป็นระยะ NYHA ฉันไม่พบอาการใด ๆ ผู้ป่วยที่มี NYHA II บ่นว่าหายใจไม่ออก (Dyspnea) และความอ่อนแอภายใต้การออกแรงอย่างหนักผู้ป่วยที่มี NYHA III มีอาการดังกล่าวอยู่แล้วในระหว่างการออกแรงเล็กน้อยและผู้ป่วยที่มี NYHA IV ต้องการอากาศมากแม้ในขณะพักผ่อนและไม่สามารถยืดหยุ่นได้อีกต่อไป หัวใจล้มเหลวคือ อาการซึ่งอาจเกิดจากโรคต่างๆ โดยทั่วไปมากที่สุด สาเหตุ คือ โรคหลอดเลือดหัวใจ (โรคหลอดเลือดหัวใจ) และ cardiomyopathy (โรคกล้ามเนื้อหัวใจ). ด้วย โรคลิ้นหัวใจ ไม่ใช่สาเหตุของภาวะหัวใจล้มเหลวที่หายาก
ภาพประกอบหัวใจ
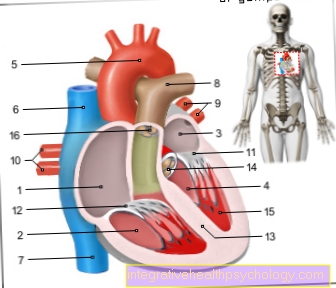
- หัวใจห้องบนขวา -
เอเทรียมเดกซ์ทรัม - ช่องขวา -
Ventriculus dexter - ห้องโถงด้านซ้าย -
เอเทรียม sinistrum - ช่องซ้าย -
Ventriculus น่ากลัว - ส่วนโค้งของหลอดเลือด - หลอดเลือดแดงอาร์คัส
- Vena Cava ที่เหนือกว่า -
Vena Cava ที่เหนือกว่า - Vena Cava ตอนล่าง -
Vena Cava ที่ด้อยกว่า - ลำใส้หลอดเลือดปอด -
ลำใส้ปอด - เส้นเลือดในปอดซ้าย -
Venae pulmonales sinastrae - เส้นเลือดในปอดขวา -
Venae pulmonales dextrae - วาล์ว Mitral - Valva mitralis
- ลิ้นหัวใจไตรคัสปิด -
Tricuspid valva - ฉากกั้นห้อง -
กะบัง interventricular - วาล์วเอออร์ติก - Valva aortae
- กล้ามเนื้อ Papillary -
กล้ามเนื้อ Papillary
คุณสามารถดูภาพรวมของภาพ Dr-Gumpert ทั้งหมดได้ที่: ภาพประกอบทางการแพทย์
ขั้นตอน
ผู้ป่วยที่อยู่ในรายชื่อรอการปลูกถ่ายหัวใจจะต้องพร้อมใช้งานจริงเสมอเนื่องจากอวัยวะของผู้บริจาคไม่สามารถหาได้บ่อยนักเช่นในกรณีของผู้บริจาคอวัยวะที่ตกเป็นเหยื่อของอุบัติเหตุ จากนั้นมีเวลาไม่มากนักที่จะขยายอวัยวะและสอดใส่ในผู้รับ ตามกฎแล้วไม่ควรเกินสี่ - สูงสุดหกชั่วโมงควรผ่านไประหว่างการระเบิดหัวใจต่อผู้บริจาคและการฝังลงบนผู้รับ
การผ่าตัดจริงเกิดขึ้นโดยใช้เครื่องหัวใจและปอดซึ่งตามชื่อแนะนำ - เข้าควบคุมการทำงานของหัวใจและปอดในช่วงเวลาสั้น ๆ และทำให้สามารถปลูกถ่ายหัวใจใหม่ได้ ส่วนเล็ก ๆ ของ atria เหลืออยู่ในหัวใจของผู้ป่วยที่แท้จริงซึ่งหัวใจใหม่จะ "เชื่อมต่อ" จากนั้นหัวใจใหม่จะเชื่อมต่อกับหลอดเลือดแดงใหญ่และหลอดเลือดแดงในปอด (หลอดเลือดแดงในปอด) การดำเนินการนี้ใช้เวลาประมาณ 2 ถึง 3 ชั่วโมง
หลังจากการผ่าตัดผู้ป่วยจะได้รับการตรวจสอบในห้องผู้ป่วยหนัก ไม่นานก่อนการปลูกถ่ายการบำบัดด้วยภูมิคุ้มกันจะเริ่มขึ้นซึ่งควรเพื่อให้แน่ใจว่าร่างกายของผู้รับไม่ปฏิเสธหัวใจจากต่างประเทศ โดยปกติแล้วจะเริ่มต้นด้วยการบำบัดแบบสามครั้งด้วย ciclosporin, prednisolone และภูมิคุ้มกันที่สาม การบำบัดด้วยภูมิคุ้มกันจะต้องดำเนินต่อไปตลอดชีวิต
หลังจากผ่านไปสองสามวันในห้องผู้ป่วยหนักผู้ป่วยที่ปลูกถ่ายใหม่สามารถย้ายไปยังหอผู้ป่วยปกติได้หากไม่มีภาวะแทรกซ้อน ไม่ใช่เรื่องแปลกที่ผู้ป่วยที่กำลังรอการปลูกถ่ายหัวใจจะมีจิตใจอ่อนแอเกินกว่าที่จะอยู่รอดในช่วงเวลารอคอย ระบบสนับสนุนการเต้นของหัวใจที่เรียกว่า VADs (อุปกรณ์ช่วยเหลือโพรง) ใช้
หัวใจที่ปลูกถ่ายจะอยู่ได้นานแค่ไหน?
หัวใจที่ปลูกถ่ายจะอยู่ได้นานแค่ไหนและอายุขัยหลังการปลูกถ่ายจะแตกต่างกันมากแค่ไหน สามปีหลังจากการปลูกถ่ายหัวใจผู้ป่วยประมาณสามในสี่ยังมีชีวิตอยู่ หลังจากการปลูกถ่ายสำเร็จหัวใจจะอยู่ได้นานเท่า ๆ กับคนที่มีสุขภาพแข็งแรง ระยะเวลาที่หัวใจของผู้บริจาคยังคงแข็งแรงขึ้นอยู่กับวิถีชีวิตของผู้ป่วยเป็นสำคัญ นอกเหนือจากการดูแลติดตามผลอย่างสม่ำเสมอแล้วการดำเนินชีวิตที่มีสุขภาพดีและการออกกำลังกายอย่างเพียงพอตามความยืดหยุ่นของคุณเองก็เป็นสิ่งสำคัญ นอกจากนี้ผู้ที่ได้รับการปลูกถ่ายหัวใจจะต้องรับประทานยาที่ยับยั้งระบบภูมิคุ้มกันของร่างกายอย่างสม่ำเสมอไปตลอดชีวิต สิ่งนี้ต่อต้านการปฏิเสธอวัยวะของผู้บริจาค อย่างไรก็ตามผลก็คือมีความเสี่ยงสูงในการติดเชื้อ ดังนั้นผู้ป่วยต้องให้ความสำคัญกับสุขอนามัยเป็นพิเศษเช่นควรหลีกเลี่ยงการบาดเจ็บและรับการฉีดวัคซีนเพิ่มเติม (เช่นการฉีดวัคซีนไข้หวัดใหญ่ประจำปี)
อ่านเพิ่มเติมในหัวข้อ: การปลูกถ่ายอวัยวะ
ระยะเวลาของการปลูกถ่ายหัวใจ
ขั้นตอนการผ่าตัดเปลี่ยนหัวใจโดยเฉลี่ยใช้เวลาประมาณสี่ชั่วโมงโดยเฉลี่ยตั้งแต่แผลที่ผิวหนังจนถึงการเย็บครั้งสุดท้าย การทำงานของหัวใจจะถูกควบคุมโดยเครื่องหัวใจและปอดเป็นเวลาประมาณสองถึงสามชั่วโมง การพักฟื้นหลังการปลูกถ่ายหัวใจเป็นเรื่องที่น่าเบื่อมาก เนื่องจากการแทรกแซงที่รุนแรงการตรวจสอบการทำงานของหัวใจและหลอดเลือดอย่างต่อเนื่องเป็นสิ่งจำเป็นอันดับแรกในห้องผู้ป่วยหนัก หากไม่มีภาวะแทรกซ้อนผู้ป่วยสามารถย้ายไปยังหอผู้ป่วยปกติได้หลังจากสองถึงเจ็ดวัน ในเวลาประมาณสองสัปดาห์หลังการผ่าตัดหากขั้นตอนนี้สำเร็จคุณสามารถออกจากโรงพยาบาลได้ หลังจากนั้นการพักฟื้นเป็นเวลาหลายสัปดาห์จึงจำเป็นเพื่อให้ผู้ป่วยกลับมามีประสิทธิผลอีกครั้งและเรียนรู้ที่จะอยู่กับหัวใจดวงใหม่ ระยะเวลาในการฟื้นฟูสมรรถภาพนี้มีระยะเวลานานเพียงใดแตกต่างกันไปในแต่ละบุคคลและขึ้นอยู่กับปัจจัยประกอบเช่นอายุความเจ็บป่วยและแรงจูงใจ
ความต้องการ
ข้อกำหนดในส่วนของผู้บริจาคอวัยวะคือความยินยอมก่อนและสำคัญที่สุดในการบริจาคอวัยวะ เหตุการณ์นี้เกิดขึ้นไม่ว่าจะผ่านการแสดงบัตรบริจาคอวัยวะของผู้เสียชีวิตที่เขายินยอมให้นำอวัยวะออกหรือในกรณีที่ไม่มีเช่นนั้นให้ยินยอมจากญาติคนถัดไป ด้วยความยินยอมขั้นตอนต่อไปคือการประกาศภาวะสมองตาย โดยแพทย์อิสระ 2 คนแต่ละคนไม่มีความสัมพันธ์ใด ๆ กับทีมปลูกถ่าย ผู้ป่วยสามารถถูกประกาศว่าสมองตายได้หากเป็นไปตามเกณฑ์ที่กำหนด สิ่งเหล่านี้รวมถึงอาการโคม่าการไม่มีปฏิกิริยาตอบสนองของเส้นประสาทสมองและการหายใจไม่ออกตามธรรมชาติ นอกจากนี้ต้องมีความเท่าเทียมกันของหมู่เลือด ABO ระหว่างผู้บริจาคและผู้รับ ควรมีความสูงและน้ำหนักใกล้เคียงกันด้วย สุดท้ายต้องยกเว้นการมีข้อห้าม (ดูด้านล่าง)
ผู้บริจาคหัวใจต้องรอนานแค่ไหน?
ระยะเวลาที่คุณต้องรอผู้บริจาคหัวใจเพื่อทำการปลูกถ่ายหัวใจอาจแตกต่างกันไป เวลารอโดยเฉลี่ยในยุโรปมักอยู่ระหว่างหกถึง 24 เดือน กลุ่มใหญ่อธิบายได้จากข้อเท็จจริงที่ว่าหัวใจของผู้บริจาคทุกคนไม่เหมาะกับผู้รับทุกคน นอกจากกรุ๊ปเลือดที่เหมาะสมแล้วยังต้องมีขนาดและน้ำหนักของอวัยวะที่เหมาะสมด้วย อวัยวะของผู้บริจาคจะถูกวางไว้ผ่านมูลนิธิ Eurotransplant Foundation ในเมือง Leiden (เนเธอร์แลนด์) ผู้ป่วยที่อยู่ในภาวะคุกคามชีวิตอย่างรุนแรงจะได้รับความพึงพอใจ หากไม่มีหัวใจของผู้บริจาคที่เหมาะสมในขณะนี้มีความเป็นไปได้ที่จะสนับสนุนการทำงานของหัวใจของคุณเองผ่านมาตรการทางการแพทย์ต่างๆเพื่อลดเวลารอ ระบบสนับสนุนทางกลมักใช้เพื่อรักษาการสูบฉีดในหัวใจ สิ่งนี้เรียกอีกอย่างหนึ่งว่าหัวใจเทียม
ข้อห้าม
เมื่อพิจารณาข้อบ่งชี้ในการปลูกถ่ายหัวใจต้องปฏิบัติตามข้อห้ามที่ไม่รวม HTX ซึ่งรวมถึงโรคติดเชื้อเช่น เอชไอวีไม่ใช่การรักษา (ที่มีโอกาสหายขาด) มะเร็งที่ได้รับการรักษา (โรคมะเร็ง) ปัจจุบันเป็นแผลพุพอง (แผล) ใน กระเพาะอาหาร หรือลำไส้ตับขั้นสูงหรือไม่เพียงพอ ไตโรคปอดเรื้อรังขั้นสูงเฉียบพลัน ปอดเส้นเลือด, สมองขั้นสูงหรือ โรคหลอดเลือดส่วนปลาย (PAOD), โรคทางระบบบางอย่างเช่น amyloidosis หรือ sarcoidความดันโลหิตสูงในปอดคงที่รุนแรง (ความดันโลหิตสูงในปอด) เช่นเดียวกับนิโคตินแอลกอฮอล์หรือยาเสพติดในปัจจุบัน ขาดความสามารถในการร่วมมือ (การปฏิบัติตาม) ซึ่งชี้ให้เห็นว่าแนวทางที่รับผิดชอบต่อสุขภาพของตนเองและการปฏิบัติตามข้อกำหนดหลังการผ่าตัดไม่ได้รับการรับรองอย่างเพียงพอถือเป็นข้อห้าม
ภาวะแทรกซ้อน
ในกรณีที่มีภาวะแทรกซ้อนของการปลูกถ่ายหัวใจจะต้องมีความแตกต่างระหว่างการผ่าตัดจริงซึ่งอวัยวะแปลกปลอมสามารถกระตุ้นได้และสิ่งที่อาจเกิดขึ้นจากการบำบัดด้วยภูมิคุ้มกัน ความเสี่ยงในการผ่าตัดมีความคล้ายคลึงกับการผ่าตัดอื่น ๆ ได้แก่ การตกเลือดการติดเชื้อ ลิ่มเลือดอุดตัน / ปอดเส้นเลือด และในบางกรณีผู้ป่วยเสียชีวิต
สิ่งสำคัญอย่างยิ่งของการปลูกถ่ายอวัยวะต่างประเทศก็คือ ปฏิกิริยาการปฏิเสธ. เพื่อหลีกเลี่ยงปัญหานี้ผู้ป่วยจะได้รับการรักษาด้วยภูมิคุ้มกันอย่างถาวร อย่างไรก็ตามปฏิกิริยาการปฏิเสธอาจเกิดขึ้นได้ มีการสร้างความแตกต่างอย่างคร่าวๆระหว่างไฟล์ รุนแรง และ เรื้อรัง ปฏิกิริยาการปฏิเสธโดยปฏิกิริยาการปฏิเสธเรื้อรังจะเกิดขึ้นในภายหลังและมักจะสังเกตเห็นได้น้อยกว่ามาก
ปฏิกิริยาเฉียบพลันอาจเกิดจากสิ่งอื่น ๆ ไข้, อาการป่วยไข้, ความยืดหยุ่นลดลง, น้ำหนักขึ้นเนื่องจากการกักเก็บน้ำ (มาน) และการเต้นของหัวใจผิดปกติ (ภาวะหัวใจเต้นผิดจังหวะ) เพื่อให้สังเกตได้ ดังนั้นควรวัดอุณหภูมิชีพจรและน้ำหนักทุกวัน นอกจากนี้หลังการปลูกถ่ายมักจะมีการตรวจติดตามผลในช่วงเริ่มต้นซึ่งในระหว่างนั้นจะมีการเจาะเลือดและการตรวจเช่น EKG (Electrocardiography), อัลตราซาวนด์หัวใจ (echocardiography) และ การตรวจชิ้นเนื้อของกล้ามเนื้อหัวใจ (การสุ่มตัวอย่างของกล้ามเนื้อหัวใจชิ้นเล็ก ๆ ). สิ่งนี้ช่วยให้สามารถรับรู้ปฏิกิริยาการปฏิเสธได้ในเวลาที่เหมาะสมและได้รับการรักษาโดยการปรับตัวของการบำบัดด้วยภูมิคุ้มกัน
ยาที่รับประทานเพื่อกดภูมิคุ้มกันของร่างกายมีผลข้างเคียงที่ไม่ควรประมาท โดยเฉพาะอย่างยิ่งความเสี่ยงของการติดเชื้อจะเพิ่มขึ้นเนื่องจากร่างกายได้รับการป้องกันไม่ให้เกิดปฏิกิริยารุนแรงเช่นเดียวกับที่ทำกับเชื้อโรคที่รุกรานตามปกติ โดยปกติจะใช้การบำบัดแบบสามครั้งซึ่งรวมถึง ciclosporin และ prednisolone เป็นประจำ
ผลข้างเคียงอื่น ๆ ของ ciclosporin ได้แก่ ความดันโลหิตสูง (ความดันเลือดสูง) และการพัฒนาของมะเร็งในช่วงสองสามปี ภายใต้การบำบัดด้วย prednisolone นอกจากจะเพิ่มความไวต่อการติดเชื้อแล้ว โรคกระดูกพรุน, เพิ่มน้ำหนัก, พัฒนาก โรคเบาหวาน, กล้ามเนื้ออ่อนแรง, หดหู่, แผลในทางเดินอาหาร, ความดันโลหิตสูง (ความดันโลหิตสูง), ต้อหิน (ต้อหิน) และต้อกระจก (ต้อกระจก) มา.
เด็กมีคุณลักษณะพิเศษอย่างไร?
การปลูกถ่ายหัวใจมีความสำคัญอย่างยิ่งในเด็กเนื่องจากโรคหัวใจหรือความผิดปกติบางอย่างเป็นทางเลือกเดียวในการรักษาเพื่อให้เด็กมีชีวิตรอด หากการผ่าตัดประสบความสำเร็จเด็กส่วนใหญ่สามารถพัฒนาได้ตามปกติและดำเนินชีวิตตามปกติ ความยืดหยุ่นมักจะไม่ถูก จำกัด เช่นกัน อย่างไรก็ตามปฏิกิริยาการปฏิเสธอาจทำลายหัวใจของผู้บริจาคเมื่อเวลาผ่านไปดังนั้นในบางกรณีอาจต้องทำการปลูกถ่ายหัวใจใหม่ ระยะเวลารอคอยสำหรับผู้บริจาคหัวใจสำหรับเด็กโดยเฉลี่ย 180 ถึง 200 วัน การปลูกถ่ายหัวใจในเด็กเป็นขั้นตอนที่หายากมาก โดยเฉลี่ยแล้วจะมีการดำเนินการดังกล่าวน้อยกว่าสิบครั้งทั่วประเทศเยอรมนีในแต่ละปี เด็กที่ปลูกถ่ายประมาณ 19 ใน 20 คนยังมีชีวิตอยู่สี่สัปดาห์หลังจากขั้นตอนนี้
การบำบัดและมาตรการด้านพฤติกรรมในภายหลัง
เป้าหมายของการปลูกถ่ายหัวใจคือเพื่อให้ผู้ป่วยสามารถใช้ชีวิตต่อไปได้ตามปกติมากที่สุด อย่างไรก็ตามมีบางสิ่งที่ต้องพิจารณา แพทย์ที่เข้าร่วมจะให้ข้อมูลโดยละเอียดเกี่ยวกับเรื่องนี้ มีเพียงไม่กี่ด้านที่ระบุไว้ด้านล่าง
ควรเข้ารับการตรวจด้วยคลื่นความถี่สูงในช่วงเริ่มต้นเป็นประจำในขณะเดียวกันผู้ป่วยควรบันทึกความดันโลหิตชีพจรอุณหภูมิและน้ำหนักโดยเร็วที่สุดเพื่อที่จะรับรู้ปฏิกิริยาปฏิเสธเฉียบพลันที่อาจเกิดขึ้นโดยเร็วที่สุด นอกจากนี้ไฟล์ ยาภูมิคุ้มกัน ตรงตามที่กำหนดอย่างพิถีพิถัน แพทย์ที่เข้าร่วมควรได้รับแจ้งเกี่ยวกับการใช้ยาอื่น ๆ รวมถึงยาที่หาซื้อได้โดยไม่ต้องมีใบสั่งยาในร้านขายยาหรือร้านขายยาเนื่องจากอาจเกิดปฏิกิริยา
ตามกฎแล้วไม่มีอะไรพูดถึงการกลับไปทำงานหลังจากช่วงของ การพักฟื้น (ฟื้นฟูสุขภาพหลังเจ็บป่วยทีละน้อย). กีฬาที่มีความอดทนระดับเบาเช่นการวิ่งเร็ว / วิ่งจ็อกกิ้งปั่นจักรยานและว่ายน้ำสามารถกลับมาเล่นต่อได้หรือเริ่มเป็นครั้งแรกหลังจากหยุดพักไม่กี่เดือน ไม่มีอะไรพูดถึงการขับรถได้ตราบใดที่คุณหยุดพักอย่างเพียงพอ
ในเรื่องโภชนาการเป็นสิ่งสำคัญที่จะต้องดื่มของเหลวที่เพียงพอควรบริโภคแอลกอฮอล์ในปริมาณที่เข้มงวดเท่านั้น ควรหลีกเลี่ยงนิโคตินโดยสิ้นเชิง ควรมีสุขอนามัยที่เพียงพอในสุขอนามัยส่วนบุคคลและในครัวเรือนเนื่องจากร่างกายตอบสนองไวต่อแบคทีเรียมากขึ้นอย่างมีนัยสำคัญเนื่องจากการรักษาด้วยภูมิคุ้มกัน ไม้กระถางยังเป็นแหล่งเพาะพันธุ์ของจุลินทรีย์ดังนั้นควรหลีกเลี่ยงในครัวเรือนหรืออย่างน้อยก็ในห้องนอน
สารกระตุ้นภูมิคุ้มกันยังสามารถทำให้ผิวไวต่อแสงมากขึ้นดังนั้นควรหลีกเลี่ยงการอาบแดด ด้วยเพราะนำไปสู่การพัฒนา เนื้องอก ผิวหนังมากกว่าในผู้ป่วยที่ไม่ได้รับภูมิคุ้มกัน ความคิดเห็นที่แตกต่างกันในการดูแลสัตว์เลี้ยงโดยเฉพาะแมวเกิดจากการแพร่เชื้อที่เป็นไปได้ toxoplasmosis ไม่ปลอดภัยสำหรับผู้ป่วย
สรุปแล้วควรกลับมาใช้ชีวิตตามปกติ แต่ควรระลึกไว้เสมอว่าต้องปฏิบัติตามกฎพฤติกรรมบางประการอย่างเร่งด่วนเพื่อความปลอดภัยของคุณเอง
การปลูกถ่ายหัวใจมีค่าใช้จ่ายเท่าไร?
การปลูกถ่ายหัวใจเป็นขั้นตอนที่ซับซ้อนมากและมีราคาแพง ค่าใช้จ่ายในการปลูกถ่ายหัวใจในเยอรมนีอยู่ที่ประมาณ 170,000 ยูโร อย่างไรก็ตามเนื่องจากขั้นตอนนี้จะดำเนินการเฉพาะในกรณีที่มีข้อบ่งชี้ทางการแพทย์สำหรับผู้ป่วยโรคหัวใจที่ไม่สามารถรักษาได้อย่างอื่น บริษัท ประกันสุขภาพจะเป็นผู้รับผิดชอบค่าใช้จ่ายทั้งหมด
การผ่าตัดเปลี่ยนหัวใจต้องมีอายุเท่าใด?
ควรพิจารณาการปลูกถ่ายหัวใจก็ต่อเมื่อในกรณีของโรคหัวใจที่ไม่สามารถรักษาเป็นอย่างอื่นได้สภาพทั่วไปของผู้ป่วยจะคงที่และอวัยวะอื่น ๆ มีประสิทธิภาพเพียงพอที่จะมีโอกาสประสบความสำเร็จ ดังนั้นจึงมีการกำหนดอายุสูงสุดสำหรับการปลูกถ่ายหัวใจซึ่งปัจจุบันคือ 70 ปี อย่างไรก็ตามนี่คือสิ่งที่เรียกว่าอายุทางชีววิทยา ซึ่งหมายความว่าต้องมีการประเมินสัญญาณแห่งวัยที่แท้จริงของอวัยวะและนำมาพิจารณาเป็นรายบุคคลสำหรับผู้ป่วยแต่ละราย ในที่สุดเมื่อพิจารณาว่าการปลูกถ่ายหัวใจเป็นทางเลือกสำหรับผู้ป่วยหรือไม่การตัดสินใจเป็นรายกรณีเป็นสิ่งที่จำเป็นเสมอ อย่างไรก็ตามไม่มีการ จำกัด อายุที่ต่ำกว่าสำหรับการปลูกถ่ายหัวใจ ในกรณีที่มีความผิดปกติของหัวใจอย่างรุนแรงการผ่าตัดทารกแรกเกิดและเด็กเล็กให้เร็วที่สุดเป็นโอกาสเดียวที่จะมีชีวิตรอด